¿Qué es la diabetes tipo 1?
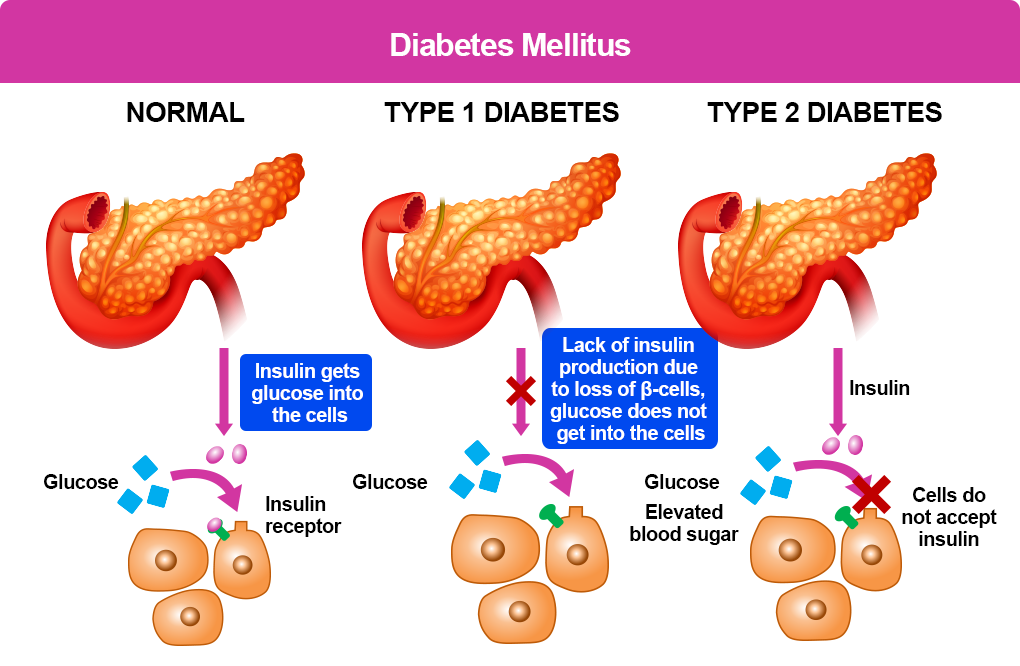
La diabetes tipo 1 (T1D) es una enfermedad autoinmune en la que el sistema inmunológico, diseñado para combatir infecciones, se descontrola y ataca las células del páncreas que producen insulina. La insulina es una hormona necesaria para que el azúcar en la sangre (glucosa) ingrese a las células y sea utilizada como fuente de energía. En la T1D, el ataque a las células beta productoras de insulina impide que el cuerpo genere suficiente insulina, por lo que es necesario un tratamiento con insulina para que las células puedan absorber la glucosa.¹ Esto es diferente de la diabetes tipo 2, en la que el cuerpo no produce suficiente insulina o no puede usarla de manera efectiva.
Causas de la T1D
La T1D es causada por una combinación de factores genéticos y ambientales, como ciertos virus. Aunque generalmente aparece en niños y adultos jóvenes, puede desarrollarse a cualquier edad. Tener un padre o hermano con la enfermedad aumenta el riesgo, pero el 90% de las personas con T1D no tienen antecedentes familiares. También tienes un mayor riesgo si padeces otras enfermedades autoinmunes, como la enfermedad celíaca o la enfermedad de Hashimoto, o si estas condiciones están presentes en tu familia.²-⁵
Etapas tempranas de la T1D
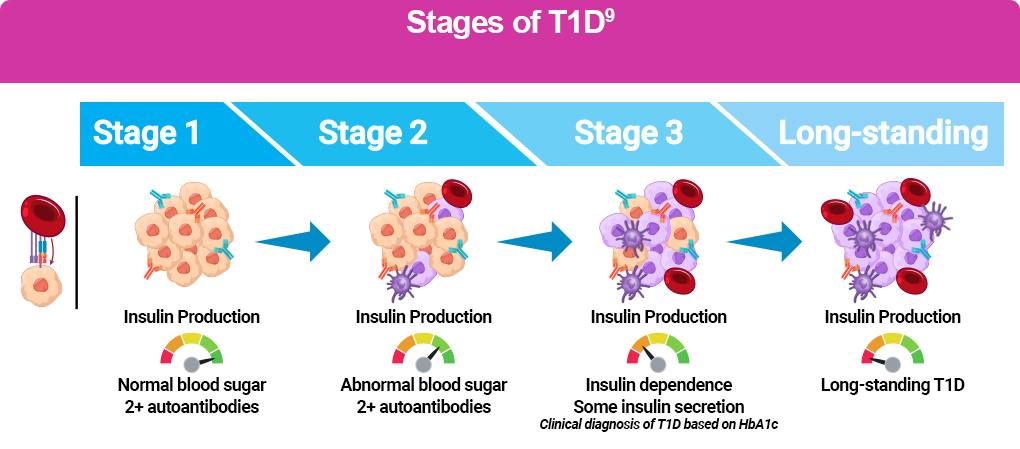
En los últimos 20 años, hemos aprendido que la T1D no aparece de repente, sino que puede desarrollarse lentamente durante meses o incluso años antes de que aparezcan los síntomas. Esto se conoce como T1D en etapa temprana o T1D presintomática. De hecho, ahora sabemos que la T1D tiene tres etapas:⁹
- Etapa 1: Es el inicio de la T1D. El sistema inmunológico ya ha comenzado a atacar las células beta productoras de insulina, pero los niveles de azúcar en sangre siguen siendo normales y no hay síntomas. Se considera etapa 1 si la persona da positivo en 2 o más autoanticuerpos relacionados con la diabetes.
- Etapa 2: En esta etapa, hay 2 o más autoanticuerpos relacionados con la diabetes y los niveles de azúcar en sangre comienzan a ser anormales porque cada vez hay menos células beta produciendo insulina. Aún no hay síntomas.
- Etapa 3: Es cuando se diagnostica la T1D. A estas alturas, la pérdida de células beta es significativa y aparecen los síntomas característicos de la enfermedad, como micción frecuente, sed excesiva, pérdida de peso y fatiga
Por esta razón, es crucial realizar pruebas tempranas para detectar autoanticuerpos antes de que aparezcan los síntomas. Actualmente, existe un medicamento que puede retrasar la progresión a la etapa 3. Puedes encontrar más información sobre las pruebas de detección aquí.
Síntomas de la T1D
Es importante conocer los síntomas de la etapa 3 de la T1D, ya que un tratamiento temprano es esencial para evitar complicaciones.
Los síntomas incluyen:⁶
- Aumento de la sed y la frecuencia de micción
- Aumento del hambre
- Visión borrosa
- Fatiga
- Pérdida de peso inexplicable
Estos síntomas pueden aparecer rápidamente y requieren atención médica inmediata. Entre el 30% y el 60% de las personas con T1D desarrollan una afección potencialmente mortal llamada cetoacidosis diabética (CAD). Esto ocurre cuando el cuerpo no tiene suficiente insulina para que la glucosa entre en las células y sea utilizada como energía. En su lugar, el hígado descompone músculo y grasa para obtener energía, lo que produce ácidos llamados cetonas. Si se producen demasiadas cetonas demasiado rápido, pueden acumularse a niveles peligrosos.⁷
Síntomas de la CAD⁷
- Aliento con olor afrutado
- Piel seca o enrojecida
- Náuseas o vómitos
- Dolor abdominal
- Dificultad para respirar
- Problemas para concentrarse o confusión
Complicaciones de la CAD⁸
Un episodio de CAD al inicio de la enfermedad puede llevar a:
- Más episodios de CAD
- Episodios severos de hipoglucemia
- Mayor riesgo de muerte
- Hospitalizaciones más largas
- Mayor necesidad de insulina con el tiempo
- Un período de remisión más corto (llamado «luna de miel», cuando el páncreas aún produce algo de insulina)
Todo esto aumenta el riesgo de complicaciones relacionadas con la diabetes, como enfermedades cardíacas, renales y oculares.⁸
Referencias
- Atkinson MA, Mirmira RG. La “sinfonía” patogénica en la diabetes tipo 1: un trastorno del sistema inmunológico, las células β y el páncreas exocrino. Cell Metab. 2023;35:1500-1518.
- DiMeglio LA, Evans-Molina C, Oram RA. Diabetes tipo 1. Lancet. 2018;391:2449-2462.
- Noble JA. Inmunogenética de la diabetes tipo 1: una revisión completa. J Autoimmun. 2015;64:101-112.
- Pociot F, Lernmark Å. Factores de riesgo genéticos para la diabetes tipo 1. Lancet. 2016;387:2331-2339.
- Redondo MJ, Jeffrey J, Fain PR, et al. Concordancia para la autoinmunidad de los islotes en gemelos monocigóticos. N Engl J Med. 2008;359:2849-2850.
- Katsarou A, Gudbjörnsdottir S, Rawshani A, et al. Diabetes mellitus tipo 1. Nat Rev Dis Primers. 2017;3:17016.
- Centros para el Control y la Prevención de Enfermedades (CDC). Cetoacidosis diabética. www.cdc.gov/diabetes/basics/diabetic-ketoacidosis.html
- Simmons KM, Sims EK. Detección y prevención de la diabetes tipo 1: ¿dónde estamos? J Clin Endocrinol Metab. 2023;108:3067-3079.
- TrialNet. Etapas de la diabetes tipo 1. https://www.trialnet.org/events-news/blog/type-1-diabetes-staging-classification-opens-door-intervention