Retrasar la Progresión de la Diabetes Tipo 1
Si tienes presión arterial alta, tratarla puede retrasar o prevenir daños que podrían llevar a enfermedades cardíacas. Ese es el mismo concepto detrás de retrasar el desarrollo de la etapa 3 de la diabetes tipo 1 (T1D), lo que puede:
Reducir las complicaciones
Cuanto más tiempo tengas T1D, mayor será el riesgo de complicaciones como enfermedades cardíacas y renales, daño en los nervios y problemas de visión. Retrasar la progresión puede ayudar a reducir el riesgo y la gravedad de estas complicaciones.

Reducir los costos médicos
La atención médica es costosa, especialmente para una enfermedad crónica compleja como la T1D. Retrasar la progresión significa menos medicamentos, visitas al médico, hospitalizaciones y pruebas, lo que puede ayudar a reducir los gastos de tu bolsillo.

Mejorar tu calidad de vida
Es más fácil manejar la T1D en sus primeras etapas cuando el cuerpo aún produce algo de insulina, lo que permite llevar una vida más normal sin necesidad de tratamientos médicos intensivos.

Brindar la oportunidad de acceder a nuevas terapias
Numerosos ensayos clínicos están probando nuevos medicamentos diseñados para retrasar, revertir o incluso prevenir el desarrollo de la T1D. Permanecer en las primeras etapas de la enfermedad te hace elegible para estos estudios y, además, podrás probar los medicamentos que sean aprobados.

Preservar la función pancreática
Las células especializadas en el páncreas, llamadas células beta, producen insulina. En las primeras etapas de la T1D, algunas de estas células aún funcionan. Retrasar la progresión puede preservar su función, mejorando el control del azúcar en sangre y reduciendo la necesidad de terapia con insulina.

Mejorar tu salud mental
Manejar una enfermedad crónica como la diabetes puede afectar la salud mental. Retrasar la progresión puede aliviar parte del estrés y la ansiedad asociados con la enfermedad.
Nuevos medicamentos que retrasan la progresión de la T1D
En 2022, la Administración de Alimentos y Medicamentos de los Estados Unidos (FDA) aprobó el primer medicamento para retrasar la progresión a la etapa 3 de la T1D en personas de 8 años en adelante que ya están en la etapa 2. Estás en la etapa 2 de la T1D si das positivo en 2 o más autoanticuerpos relacionados con la enfermedad, tienes niveles anormales de azúcar en la sangre y no presentas síntomas.
Por supuesto, la única manera de saber si estás en la etapa 2 es haciéndote una prueba de detección.
El medicamento se llama teplizumab. Es un anticuerpo, un tipo de proteína que puede reconocer y adherirse a un receptor específico en la superficie de ciertas células inmunitarias llamadas células T. Piensa en ello como insertar una llave en una cerradura. Esto ayuda a «calmar» esas células, evitando que destruyan las células beta del páncreas. Como resultado, estas células mantienen su capacidad de producir insulina, retrasando el desarrollo de la T1D avanzada.
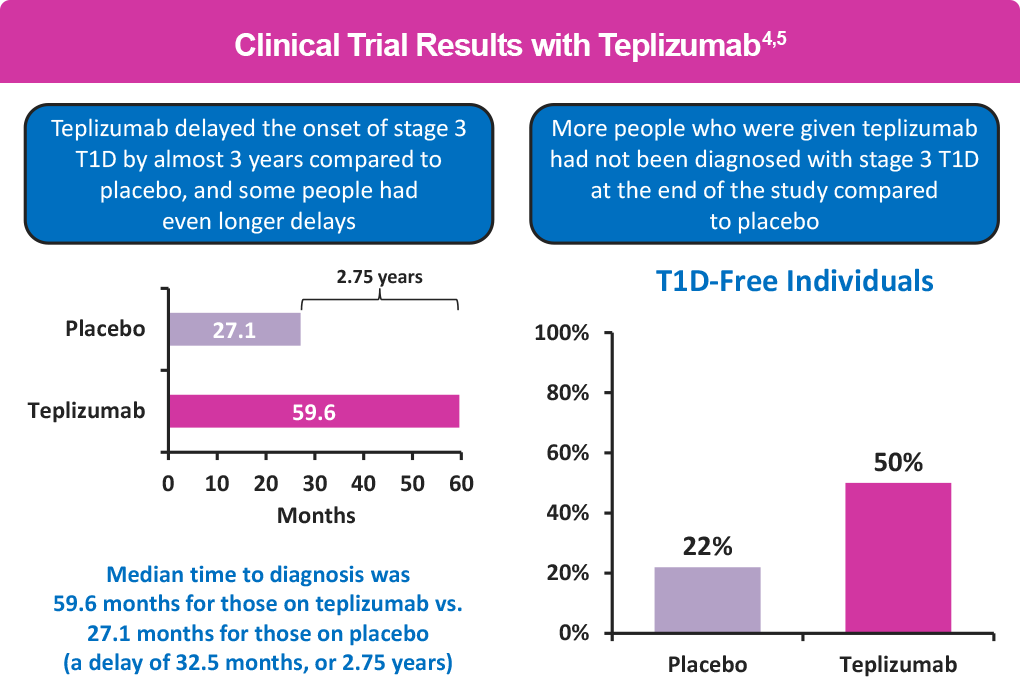
La FDA aprobó el teplizumab basándose en un estudio llamado AT-Risk. El estudio incluyó a familiares de personas con T1D que tenían un alto riesgo de desarrollar la enfermedad. Después de 6 años, más de la mitad (55%) de quienes recibieron teplizumab seguían sin desarrollar diabetes, en comparación con solo el 22% de quienes recibieron un placebo. El teplizumab retrasó la aparición de la etapa 3 en más de 2 años (32.5 meses) en comparación con el placebo, y en algunas personas el retraso fue aún mayor.
Los efectos secundarios del teplizumab son de leves a moderados. Los más comunes incluyen erupciones en la piel, dolor de cabeza y una disminución en el recuento de glóbulos blancos. En casos muy raros, puede ocurrir un síndrome llamado síndrome de liberación de citocinas (CRS), donde el sistema inmunológico reacciona de forma exagerada al medicamento. Los síntomas incluyen fiebre, náuseas, fatiga y dolores corporales. Informa a tu médico de inmediato si experimentas estos síntomas mientras tomas teplizumab.
El teplizumab se administra en un centro de infusión todos los días durante 14 días. Media hora antes de la infusión, recibirás un antihistamínico y un medicamento contra las náuseas para reducir el riesgo de efectos secundarios. Luego, una enfermera insertará una vía intravenosa (IV) en tu brazo para administrar el medicamento directamente en tu torrente sanguíneo. Cada infusión dura aproximadamente 30 minutos.
Para quienes prefieren no recibir una IV todos los días durante 2 semanas, especialmente los niños, el médico puede implantar un puerto central o dispositivo de acceso venoso implantado unos días antes de comenzar el tratamiento. Este dispositivo se coloca debajo de la piel y permite administrar el medicamento sin necesidad de pinchazos diarios.
Antes y durante el tratamiento con teplizumab, se realizarán análisis de sangre para monitorear cualquier signo de daño hepático, cambios en los glóbulos blancos o posibles infecciones.
Actualmente, hay ensayos clínicos en marcha probando otros tratamientos que actúan sobre el sistema inmunológico. Estos incluyen medicamentos para detener los ataques de células inmunitarias contra las células beta, reducir la inflamación y proteger la función de las células beta. Podrías ser elegible para participar en estos estudios. Puedes encontrar enlaces a estos ensayos en la sección de Recursos de este sitio web.
Preguntas para hacerle a tu médico sobre el tratamiento con teplizumab
- ¿Mi hijo (o yo) es elegible para teplizumab?
- ¿Duele la infusión?
- ¿Mi hijo tiene que recibir una IV todos los días? ¿Existe una opción más fácil?
- ¿Mi seguro cubrirá el tratamiento?
- ¿Qué efectos secundarios puedo esperar?
- ¿Cuándo debo llamarte por efectos secundarios?
- ¿Hay alguna forma de reducir el riesgo de efectos secundarios?
- ¿Cuáles son las probabilidades de que funcione?
- ¿Qué pasa si no funciona?
Referencias
- Universidad de Colorado – Barbara Davis Center for Diabetes. Preguntas y respuestas de expertos sobre la T1D temprana. https://www.asktheexperts.org/for-families
- Teplizumab (Tzield®). Información de prescripción 2023. Provention Bio. https://products.sanofi.us/tzield/tzield.pdf
- Seewoodhary J, Silveira A. Enfoques preventivos para la diabetes tipo 1 con teplizumab. Pract Diab. 2023;40:35-38a. https://wchh.onlinelibrary.wiley.com/doi/epdf/10.1002/pdi.2448
- Herold KC, Bundy BN, Long SA, et al. Un anticuerpo anti-CD3, teplizumab, en familiares con alto riesgo de diabetes tipo 1. N Engl J Med. 2019;381:603-613.
- Sims EK, Bundy BN, Stier K, et al. Teplizumab mejora y estabiliza la función de las células beta en individuos con alto riesgo. Sci Transl Med. 2021;13:eabc8980.
- Instituto Nacional del Cáncer (NCI). Síndrome de liberación de citocinas. www.cancer.gov/publications/dictionaries/cancer-terms/def/cytokine-release-syndrome
- Catéteres venosos centrales – puertos. https://medlineplus.gov/ency/patientinstructions/000491.html